

Wir freuen uns auf Ihren Anruf
Wir sind gerne für Sie da.
Einleitung
Viel sitzen, viel liegen – das ist für manche Menschen kaum zu vermeiden. Die meisten bewegen sich dabei aber ständig bewusst oder unbewusst. Sehr schwache, kranke, gelähmte oder bewusstlose Menschen bleiben dagegen teilweise sehr lange unbeweglich in einer Position liegen oder sitzen. Dadurch erhöht sich ihr Risiko für ein Druckgeschwür (Dekubitus).
Druckgeschwüre sind offene Wunden, die durch anhaltenden äußeren Druck auf die Haut entstehen. Sie können sehr schmerzhaft sein, durch eine sorgfältige Behandlung aber innerhalb weniger Wochen abheilen. Es gibt jedoch auch sehr ausgeprägte, chronische Wunden, die schwer zu behandeln sind.
Auf einen Blick
- Druckgeschwüre sind offene Wunden, die durch länger anhaltenden Druck entstehen.
- Sie entwickeln sich meist direkt über einem Knochen, etwa an Steißbein oder Ferse.
- Druckgeschwüre können schmerzhaft sein und heilen oft nur langsam.
- Regelmäßiges Umlagern, Bewegung und Wundauflagen können die Heilung fördern.
- Wundschmerzen lassen sich auch mit Medikamenten behandeln.
Ursachen
Ein Druckgeschwür entsteht fast immer an Stellen, wo sich Knochen direkt unter der Haut befinden. Dazu zählen Steißbein, Fersen, Hüften, Schulterblätter, Knöchel, Ellenbogen, Ohr und Hinterkopf.
Wenn an diesen Stellen im Liegen oder Sitzen ständig das Körpergewicht auf die Haut drückt, können sie nicht mehr ausreichend durchblutet sowie mit Sauerstoff und Nährstoffen versorgt werden. Dadurch wird die Haut dünner und kann mit der Zeit sogar absterben. So entsteht eine Wunde, die besonders dann sehr schmerzhaft ist, wenn man weiter auf ihr liegt oder sitzt.
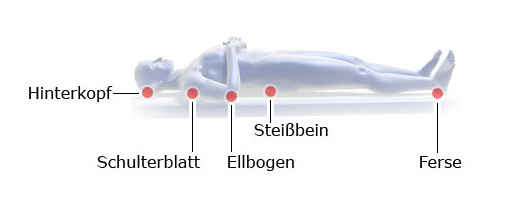
Druckgeschwüre: typische Entstehungsorte beim Liegen
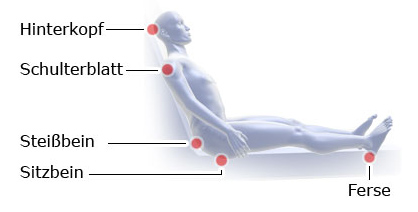
Druckgeschwüre: typische Entstehungsorte beim Sitzen
Risikofaktoren
Wird der Druck auf eine Körperstelle zu stark, schmerzt sie bei gesunden Menschen schnell. Manche Krankheiten können allerdings das Schmerzempfinden stören oder die Entstehung von Wunden begünstigen:
- Menschen mit Lähmungen spüren in den betroffenen Körperteilen häufig gar keinen Druck und auch keine Schmerzen mehr.
- Bei Menschen, die schon seit Jahren Diabetes mellitus haben, ist das Schmerzempfinden manchmal eingeschränkt, sodass sie nicht bemerken, wenn eine Stelle zu lange belastet wird. Zudem kann ein Diabetes auch zu Durchblutungsstörungen führen.
- Durchblutungsstörungen, zum Beispiel aufgrund veränderter, verengter Blutgefäße (Arteriosklerose), verschlechtern die Versorgung der druckbelasteten Hautstellen.
- Unterernährung ist bei bettlägerigen Menschen ein weiterer Risikofaktor. Denn Menschen, die kaum Fettpolster haben und nur wenig essen und trinken, haben eine dünnere, schlechter durchblutete und weniger widerstandsfähige Haut.
- Auch Reibung und Scherkräfte können die Haut zusätzlich belasten. Diese entstehen beispielsweise, wenn Menschen im Bett bewegt und dabei mit der Haut über die Unterlage gezogen werden. Dadurch können sich die Hautschichten gegeneinander verschieben: Die obere Schicht wird von der Unterlage gebremst, die anderen nicht. Dies kann zu Rötungen und oberflächlichen Hautverletzungen führen.
- Inkontinenz: Wenn die Haut über Stunden Urin, Kot oder Schweiß ausgesetzt ist, wird sie anfälliger für Hautreizungen und -schäden. Dies kann passieren, wenn jemand lange in feuchten Windeln liegt. Die aufgeweichte Haut wird dann leichter wund.
Wer schon einmal ein Druckgeschwür hatte, bekommt mit höherer Wahrscheinlichkeit an derselben Körperstelle ein weiteres. Deshalb ist es umso wichtiger, Druckgeschwüre gar nicht erst entstehen zu lassen.
Folgen
Ein Druckgeschwür kann schmerzhaft sein und auch psychisch belasten. Kleinere Druckgeschwüre heilen bei einer guten Behandlung oft innerhalb weniger Wochen ab. Bei sehr ausgeprägten Wunden kann dies deutlich länger dauern.
Eine offene, schlecht heilende Wunde bietet zudem ein Einfallstor für Krankheitserreger, die zu einer Entzündung der Wunde führen können. Breiten sie sich weiter aus, kann die Wunde schlechter heilen und eine Blutvergiftung (Sepsis) die Folge sein.
Diagnose
Manche Menschen können ihre Haut selbst auf erste Anzeichen für ein Druckgeschwür überprüfen, beispielsweise mithilfe eines Spiegels. Wer sich über längere Zeit kaum oder gar nicht bewegen konnte, kennt die Warnsignale oft sehr genau. Wenn man sich aus eigener Kraft nicht umdrehen, aufsetzen oder aufstehen kann, ist zur Beobachtung gefährdeter Stellen jedoch Hilfe nötig – auch weil diese meist an der Körperrückseite liegen, etwa am Gesäß und den Schulterblättern.
Um den Schweregrad eines Druckgeschwürs zu beurteilen, orientieren sich Pflegekräfte, Ärztinnen und Ärzte meist an der folgenden Einteilung:
- Stadium 1: Die Haut ist unversehrt, aber rötlich verfärbt, auch wenn kein Druck auf ihr lastet. Sie kann wärmer oder kälter, schmerzempfindlicher, weicher oder auch härter sein als das umliegende Gewebe.
- Stadium 2: Die oberen Hautschichten sind beschädigt, es kommt zum Beispiel zu einer Blase, einer Abschürfung oder einem Bluterguss.
- Stadium 3: Alle Hautschichten sind zerstört und es ist eine tiefe Wunde entstanden, die bis in die Fettschicht der Haut reichen kann. Auf der Wunde kann sich ein Belag bilden; Teile der Haut können auch abgestorben sein (Nekrose).
- Stadium 4: Die Haut und ein großer Teil des umliegenden Gewebes sind zerstört und abgestorben. Muskeln, Sehnen und Knochen sind sichtbar.
Die Wunde kann belegt oder mit Schorf bedeckt sein, sodass nicht direkt erkennbar ist, wie tief sie ist. Manchmal ist die Haut auch rötlich-braun verfärbt und unversehrt, aber das darunterliegende Gewebe ist beschädigt.
Ab Stadium 2 kann ein Abstrich, eine Blutabnahme oder Gewebeprobe nötig werden, wenn der Verdacht besteht, dass sich Bakterien angesiedelt haben.
Vorbeugung
Wenn man länger sitzen oder liegen muss, ohne sich viel zu bewegen – und sei es nur für ein paar Tage –, ist es wichtig, gefährdete Körperstellen durch regelmäßiges Umlagern und Drehen zu entlasten. Spezielle Sitz- oder Liegeflächen können den Druck zusätzlich abfangen, etwa eine besondere Matratze oder druckentlastende Auflage wie ein Sitzkissen.
Wer gefährdete Stellen am Körper regelmäßig überprüft, kann schnell handeln, wenn sich erste Anzeichen für ein Druckgeschwür zeigen. Bei der Pflege und Lagerung ist es wichtig, Reibe- und Scherkräfte möglichst zu vermeiden – also zum Beispiel eine bettlägerige Person nicht über die Unterlage zu ziehen. Bei trockener Haut kann eine Feuchtigkeitspflege hilfreich sein. Bei Inkontinenz müssen außerdem Einlagen oder Windeln regelmäßig gewechselt werden.
Wichtig ist auch, auf ausreichendes Trinken und eine ausgewogene Ernährung zu achten: Zu wenig Flüssigkeit und Unter- oder Fehlernährung können die Haut zusätzlich schwächen.
Behandlung
Welche Behandlung sinnvoll ist, hängt von der Art und dem Schweregrad des Druckgeschwürs ab. Wichtig bei der Behandlung ist immer, zu vermeiden, dass das Druckgeschwür weiter belastet wird. Lagerungshilfen, eine spezielle Matratze sowie regelmäßiges Umlagern und Bewegen helfen, den Druck auf den betroffenen Körperstellen abzufangen.
Für einen Dekubitus gibt es viele verschiedene Arten an Wundauflagen. Sie sollen die Wunde abdecken, feucht halten und vor Infektionen schützen. Beim Verbandswechsel kann die Wunde gereinigt werden. Ab Stadium 3 wird sie bei einer sogenannten Wundtoilette (Débridement) zusätzlich von abgestorbenem Gewebe befreit. Dabei werden mit einer Pinzette oder einem Skalpell abgestorbene Zellen vorsichtig entfernt.
Bei schlecht heilenden Druckgeschwüren sind weitere Behandlungen wie Antibiotika oder eine Vakuumversiegelungstherapie möglich. Manchmal wird auch eine Operation empfohlen, beispielsweise eine Hauttransplantation.
Schmerzen können durch eine gute Wundversorgung und die richtige Lagerung vermieden oder zumindest gelindert werden. Reicht dies nicht aus, kommen örtlich betäubende Schmerzmittel infrage. Es gibt auch Wundauflagen, die Schmerzmittel enthalten. Beide Methoden können kurzfristig Schmerzen lindern. Auch Medikamente zum Einnehmen wie Paracetamol oder Ibuprofen können bei leichten bis mittelstarken Schmerzen helfen. Bei Bedarf kann die Ärztin oder der Arzt auch stärkere Schmerzmittel verschreiben.
Leben und Alltag
Sich möglichst viel selbstständig zu bewegen, kann helfen, einem Druckgeschwür vorzubeugen. Pflegende und Angehörige können dazu immer wieder ermuntern. Wichtig ist, auffällige Hautstellen rasch von Druck zu entlasten und sie der Hausärztin, dem Hausarzt oder einer Pflegefachkraft zu zeigen.
Menschen mit einem Dekubitus können sich sehr unwohl fühlen. Neben den Schmerzen können auch Schamgefühle stark belasten. Deshalb ist eine gute medizinische wie persönliche Unterstützung wichtig.
Angehörige können in Pflegekursen verschiedene Bewegungs- und Lagerungstechniken erlernen. Die Kranken- oder Pflegekassen übernehmen die Kosten für viele Hilfsmittel und verleihen zum Beispiel Pflegebetten. Zudem gibt es in vielen Städten Pflegeberatungsstellen, die auch bei Fragen rund um die Dekubitus-Vorbeugung helfen.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. In unserem Thema „Gesundheitsversorgung in Deutschland“ informieren wir darüber, wie man die richtige Praxis findet – und mithilfe unserer Frageliste möchten wir dabei helfen, sich auf den Arztbesuch vorzubereiten.
Quellen
Alderden J, Rondinelli J, Pepper G et al. Risk factors for pressure injuries among critical care patients: A systematic review. Int J Nurs Stud 2017; 71: 97-114.
Deutschsprachige Medizinische Gesellschaft für Paraplegie (DMGP). Querschnittspezifische Dekubitusbehandlung und -prävention (S1-Leitlinie). AWMF-Registernr.: 179-008. 2017.
European Pressure Ulcer Advisory Panel (EPUAP). Prevention and Treatment of Pressure Ulcers/Injuries: Quick Reference Guide (QRG). 2019.
Gillespie BM, Walker RM, Latimer SL et al. Repositioning for pressure injury prevention in adults. Cochrane Database Syst Rev 2020; (6): CD009958.
Lima Serrano M, González Méndez MI, Carrasco Cebollero FM et al. Risk factors for pressure ulcer development in Intensive Care Units: A systematic review. Med Intensiva 2017; 41(6): 339-346.
Mäki-Turja-Rostedt S, Stolt M, Leino-Kilpi H et al. Preventive interventions for pressure ulcers in long-term older people care facilities: A systematic review. J Clin Nurs 2019; 28(13-14): 2420-2442.
Shi C, Dumville JC, Cullum N. Support surfaces for pressure ulcer prevention: A network meta-analysis. PLoS One 2018; 13(2): e0192707.
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.
Aktualisiert am 27.07.2022
Nächste geplante Aktualisierung: 2025




Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)